Publicado: febrero 20, 2021, 10:02 am
Guillermo Olmo
BBC News Mundo
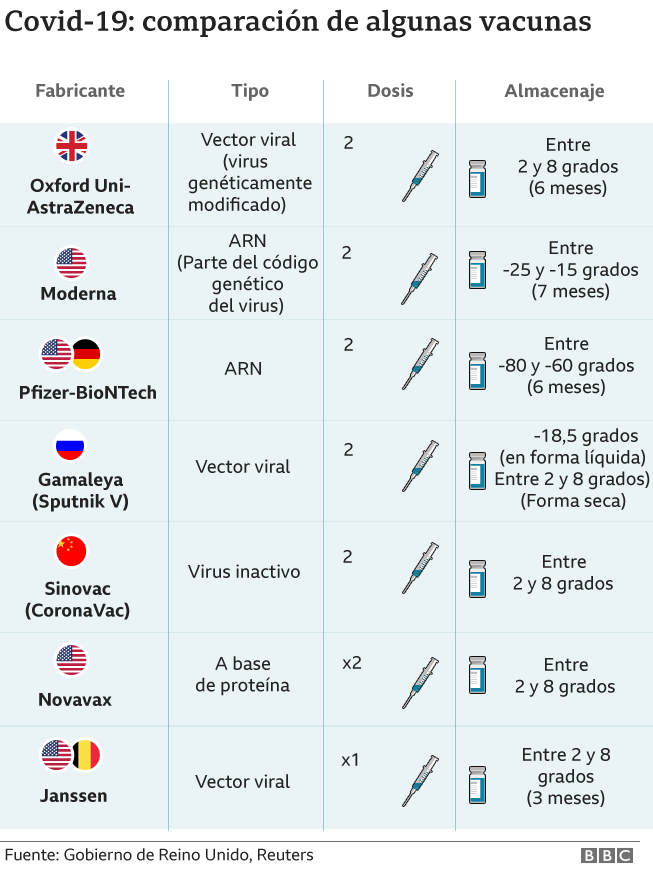
La última cifra conocida fue el 92% de eficacia que un artículo publicado en la revista científica The Lancet atribuye a la vacuna rusa Sputnik-V, que se suma al 95% reportado por la desarrollada por Pfizer-BioNtech, el 94,1% de la de Moderna y el 70% de la de la Universidad de Oxford y AstraZeneca.
Son todos datos alentadores que invitan a pensar que los programas de vacunación masiva deberían servir para poner bajo control al coronavirus SARS-Cov-2, que ya ha causado más de dos millones de muertes en el mundo, y una crisis sanitaria y social sin precedentes en la historia reciente.
Al contrario que las desarrolladas por Pfizer y Moderna, que se basan en una novedosa tecnología que permite la exposición del organismo a un fragmento del ARN del coronavirus, la Sputnik-V utliiza un virus del resfriado común que se modifica para que actúe como vector y provoque una respuesta controlada del sistema inmune que se repetirá si detecta la presencia en el cuerpo del SARS-Cov-2.
De acuerdo con las cifras de «Our world in data», más de 103 millones de personas han sido ya vacunadas en todo el mundo, la gran mayoría en países desarrollados.
Según los expertos, harán falta muchas más para controlar una pandemia que acumula casi 104 millones de casos confirmados y más de 2,24 millones de muertes.
Pese a que aún no se cuenta con datos concluyentes sobre por cuánto tiempo quedan inmunizadas frente al contagio las personas que reciben las diferentes vacunas, los científicos insisten en que vacunar a cuantos más cuanto antes es la prioridad en este momento.
La experta infectóloga María Elena Bottazzi, del Colegio Baylor de Medicina de Houston, en EE.UU., le dijo a BBC Mundo que «no hay que ponerse a comparar vacunas; hay que ponerse la vacuna que esté disponible en el lugar donde uno resida. Lo importante es vacunarse porque eso reducirá mucho el riesgo de tener una enfermedad grave o morir, y nos ayudará a empezar a controlar este virus».
Aunque la información disponible es aún escasa, debido a la fase temprana en la que se encuentra la vacunación a nivel mundial y a que tampoco hay evidencia concluyente sobre en qué medida las vacunas previenen la propagación del virus en los pacientes asintomáticos, los primeros indicios apuntan a que la alta efectividad de las vacunas contribuye significativamente a la reducción de los contagios.
Es lo que se ha observado entre los mayores de 60 años vacunados en Israel, donde de las más de 750.000 personas de esta franja de edad que recibieron la vacuna solo un 0,07% dio después positivo por coronavirus.
Según la doctora Bottazzi, «la alta efectividad que están mostrando las vacunas es la mejor noticia que tenemos hasta el momento».
Lo cierto es que cuando investigadores en todo el mundo trabajaban en los laboratorios en busca de una vacuna contra la covid, entre la comunidad científica se consideraba que sería un éxito lograr una que tuviera un 50% de efectividad y pocos pronosticaban que se fuera a obtener una en tan pocos meses, ya que ese es un proceso que suele durar años.
Botazzi recuerda que «la mayoría de las vacunas contra la gripe tienen una efectividad que ronda el 40% y aún así salvan millones de vidas cada año».
Pero, ¿cómo se mide realmente la efectividad de una vacuna?
Eficacia y efectividad
Aunque puedan parecer sinónimos, para los científicos la efectividad y la eficacia de una vacuna no son la misma cosa.
Tal como lo explica el Centro de Control de Enfermedades de Estados Unidos (CDC, por sus siglas en inglés), «la eficacia y la efectividad de una vacuna miden la reducción proporcional de casos entre las personas vacunadas». Pero el término eficacia se usa cuando se refiere a «un estudio que se lleva a cabo en condiciones ideales, por ejemplo durante un ensayo clínico». El término efectividad es el que se emplea en «un estudio que se lleva a cabo bajo las condiciones ambientales típicas, es decir, menos controladas».
Esto explica que muchos expertos vaticinen que los inesperadamente altos porcentajes de eficacia que han mostrado en los ensayos de laboratorio las vacunas aprobadas descenderán cuando se apliquen en las condiciones ambientales reales de la población, cuando se deje de hablar de eficacia para empezar a hacerlo de efectividad.
Aún así, seguirán siendo junto al distanciamiento social la mejor arma con la que cuenta la humanidad en su guerra contra el virus.
Los doctores David Spiegelhalter, de la Universidad de Cambridge, en Reino Unido, y Anthony Masters, de la Sociedad Real Estadística Británica, propusieron en un artículo publicado en The Guardian una manera de visualizar de qué hablamos cuando nos referimos de la eficacia de las vacunas.
«Imaginen a 100 personas con covid. Una eficacia del 90% significa que de haber recibido la vacuna, solo 10 hubieran caído enfermas. La eficacia de la vacuna es la reducción relativa del riesgo: sea cual sea tu riesgo, se reduce en un 90% si te vacunan».
Los investigadores llegan a estas cifras en los ensayos comparando las cifras entre grupos de personas vacunadas y no vacunadas. Por eso en los ensayos hay voluntarios que reciben la vacuna en pruebas y otros solo una sustancia placebo, y ninguno sabe qué fue lo que realmente se le administró.
Las vacunas que hasta el momento han publicado datos sobre su efectividad han sido probadas en decenas de miles de personas, y no han presentado mayores problemas de seguridad ni se han reportado reacciones adversas inesperadas.
En el ensayo de la vacuna desarrollada por Pfizer-BioNtech, se registraron 8 casos entre las 22.000 personas a las que se administró la vacuna. Entre los otros 22.000 voluntarios que recibieron el placebo, el número de contagiados escaló hasta 162. Eso significa que el riesgo de caer enfermo entre la población vacunada fue de 0,04%.
En cualquier caso, como las condiciones sobre el terreno nunca serán las mismas que las recreadas por los investigadores en el laboratorio, se deberá seguir evaluando la efectividad de las vacunas, ya no su eficacia. La doctora Bottazzi señala que «deberemos seguir monitoreando, también para desarrollar nuevos esquemas en el caso de que la efectividad se reduzca ante nuevas mutaciones del virus».
Y recuerda: «Los científicos ya estamos trabajando en eso».

@SectorSalud
Qué pasará ahora con la Sputnik-V
Las vacunas aprobadas varían en función de los países. Hasta ahora, las de Pfizer-BioNtech, Moderna, y la elaborada por la Unversidad de Oxford y AstraZeneca han recibido el visto bueno en Estados Unidos, Reino Unido y la Unión Europea.
Las chinas de CanSino, Sinopharm y Sinovac han sido aprobadas en China y, en algunos casos, también en otros países como Brasil o Emiratos Árabes Unidos. En la India se ha autorizado el uso de emergencia de la del fabricante local Bharat Biotech.
La Sputnik-V despertó recelos entre algunos en la comunidad científica occidental porque apreciaban falta de transparencia en las prácticas del Centro Gamaleya, el laboratorio ruso que la desarrolló. Pero ahora ahora que una prestigiosa revista científica ha avalado sus resultados es posible que su uso sea aprobado también por algunos países que hasta ahora no la contemplaban como opción.
En América Latina, varios gobiernos han suscrito acuerdos para usarla, como los de Venezuela, Argentina y México.
La doctora Bottazzi señala un aspecto en el que la vacuna rusa no parece a la altura de las occidentales basadas en ARN modificado. «Ofrece una alta protección, pero en comparación con otras el número de anticuerpos neutralizantes que induce es bastante bajo». Esto, señala la experta, podría perjudicar a la duración de la inmunidad que provee y su potencial efectividad frente nuevas mutaciones del virus.
Sin embargo, la experta recuerda que aún no hay información concluyente sobre cuánto dura la inmunidad de otras vacunas y la incorporación de la Sputnik-V al arsenal médico frente a la enfermedad debe ser visto como una buena noticia.
Como dijo el secretario mexicano de Salud, Hugo López-Gatell, en la rueda de prensa en que anunció su aprobación: «Esto es alentador; tenemos una nueva vacuna en el repertorio».
Teniendo en cuenta que el desafío principal ahora es producir las vacunas en cantidad suficiente y distribuirlas también en los países en desarrollo, donde muchas veces no se cuenta con las condiciones adecuadas para su conservación y manipulación, cuantas más se sumen a la lista mayor será la esperanza de terminar con la pandemia.





![¡Es un hecho! El 31 de octubre iniciará vacunación contra el COVID-19 en niños de 3 a 11 años [VIDEO] ¡Es un hecho! El 31 de octubre iniciará vacunación contra el COVID-19 en niños de 3 a 11 años [VIDEO]](https://gerente.com/co/wp-content/uploads/sites/16/2021/10/ninos-v.jpeg)
![¡Ya es un hecho! Colombia producirá vacunas contra el COVID-19 con Inovio [VIDEO] ¡Ya es un hecho! Colombia producirá vacunas contra el COVID-19 con Inovio [VIDEO]](https://gerente.com/co/wp-content/uploads/sites/16/2021/10/vacuna.jpg)

