Publicado: agosto 11, 2025, 2:07 am
Los tiempos de espera para someterse a una operación o tener cita con un médico especialista siguen siendo uno de los principales síntomas de las deficiencias del Sistema Nacional de Salud (SNS). Los españoles sitúan la sanidad como el décimo problema del país y el tercero que más les afecta, según se desprende del barómetro de junio del Centro de Investigaciones Sociológicas (CIS). En otra reciente encuesta, la sectorial sanitaria publicada en abril, el ente demoscópico ofrecía datos más detallados sobre esta percepción: mientras un 12,3% considera que, en general, funciona «bastante bien», un 41,6% cree que «necesita algunos cambios», un 26,4% se decanta por «cambios fundamentales» y un 18,7% opina que «funciona mal» y requiere una «transformación profunda».
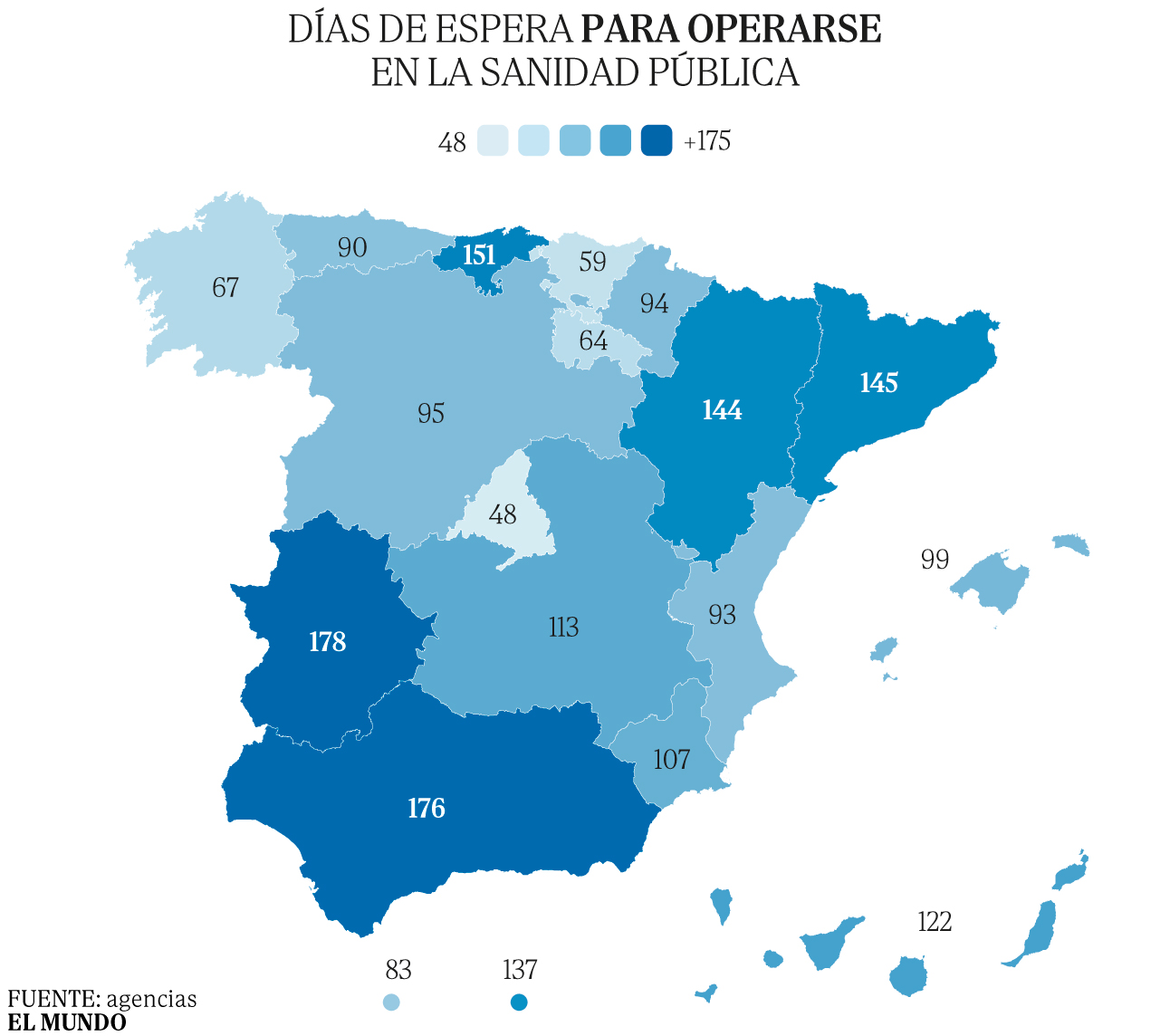
Las listas de espera para entrar en el quirófano no dejaron de crecer entre 2021 (685.000 pacientes) y 2023 (849.500) a un disparado ritmo que pudo ser amortiguado en 2024. Los últimos datos del Ministerio de Sanidad reflejan que, al cierre del año pasado, más de 846.500 personas estaban en lista para operarse, con un tiempo medio de 126 días, dos menos que un año atrás. Un margen temporal que, en el 22,9% de los casos, supera los seis meses. Por regiones, Extremadura registra la mayor dilación con 178 días, seguida por Andalucía (176), Cantabria (151), Cataluña (145) y Aragón (144). En cambio, los territorios donde menos demora existe para una intervención quirúrgica son la Comunidad de Madrid (48 días), País Vasco (59), La Rioja (64), Galicia (67) y Ceuta (83).
«No hay varitas mágicas, pero sí soluciones factibles como aumentar las partidas presupuestarias e ir adecuando progresivamente personal e infraestructura a la atención demandada», señala Caterina Ródenas, enfermera del Hospital Universitario Joan XXIII de Tarragona. «Si queremos mejor atención, hay que exigir más inversión», añade.
«La estructura de base de los hospitales no ha progresado en consonancia con la complejidad del paciente, no ha ido tan deprisa como los diagnósticos o las enfermedades que ahora tratamos», explica a tenor de su experiencia de 36 años en la profesión. «La medicina ha evolucionado y hoy se puede actuar en casos en que antes no se hacía, cada vez hay patologías más complejas, no es lo mismo una apendicitis que un aneurisma de la aorta abdominal, son más horas de quirófano», expone Ródenas, para quien eso «es una buena noticia porque significa que se solventan temas más complicados», pero en el reverso «existe un desfase con los recursos disponibles».
«Las listas de espera no surgen de la nada, antes las curas más habituales te llevaban entre 10 y 15 minutos y ahora se pueden ir a media hora», explica la enfermera del centro catalán sobre lo que define como «un círculo vicioso»: «Una persona que está en espera para una prótesis de cadera muy posiblemente tendrá dolores y acudirá a su médico de cabecera o a urgencias, y eso colapsará aún más el sistema».
La demora para someterse a una intervención se reproduce en las consultas externas, en las que, a 31 de diciembre de 2024, la espera llegaba a 105 días, cuatro más que a finales de 2023. Canarias (157 días), Navarra (154) y Andalucía (150) son las regiones donde se detecta más tardanza y País Vasco (43), Castilla-La Mancha (60) y Galicia (61), donde menos.
La Organización de Consumidores y Usuarios (OCU) subraya que, en el 49% de los casos, el problema por el que los pacientes tienen que acudir al especialista se agrava mientras permanecen en la cola y va a mucho peor en un 16%. La asociación denuncia el incumplimiento sistemático del compromiso que el Gobierno y las comunidades autónomas suscribieron en 2019, en el Consejo Interterritorial de Salud, para que las citas de atención primaria no urgentes se dieran en menos de 48 horas.
Conforme a un estudio con más de 3.000 participantes, la OCU asegura que solo tres de cada 10 citas tienen lugar dentro del plazo recomendado y que, en el 36% de los casos, se programan para más allá de una semana. El lapso temporal más largo se sufre al solicitar una visita con el médico de cabecera, con 5,9 días hábiles de espera, es decir, casi el triple del máximo fijado hace seis años. Registros más positivos, pero igualmente fuera de plazo, son los de la visita de pediatría (2,7 días) o los servicios de enfermería, cuya media ha pasado de dos a tres días en la cita presencial y de 1,8 a 2,5 en la telefónica.
Patricia Priego, enfermera de atención primaria del CAP MatadeperaARABA PRESS
«Las listas de espera son un lastre que afectan al paciente, al que no se le soluciona su problema de salud, y al personal sanitario», se queja Patricia Priego, enfermera desde hace 23 años y que trabaja desde 2023 en el Centro de Atención Primaria (CAP) de Matadepera (Barcelona). «Si un paciente ve lejana la cita con el especialista o para operarse se generan consultas y reconsultas y, a la vez, aumenta el riesgo de posibles agresiones verbales o físicas al personal sanitario», advierte.
Su experiencia (anteriormente prestó sus servicios en el CAP Terrassa Este) le permite sostener que «la atención especializada se está descentralizando cada vez más hacia la primaria». Además, explica que en muchas ocasiones, ante la agenda completa de los médicos, su colectivo acaba ejerciendo «funciones administrativas» y deja de atender a pacientes crónicos para recibir visitas que «igualmente tienen que acabar siendo reprogramadas».
Si bien un informe elaborado por la Organización para la Cooperación y el Desarrollo Económico (OCDE) indica que el número de médicos en España (4,5 por cada 1.000 habitantes) supera ligeramente la media de la Unión Europea (4,1), los datos sobre enfermería dejan al país en peor situación. Con 6,4 enfermeros por cada 1.000 habitantes, España se mantiene muy por debajo de la media europea (8,2), lejos de países como Noruega (17,9), Dinamarca (15,5) o Alemania (11). «Hay compañeras que acaban el año con un excedente de 100 o 120 horas trabajadas», reporta Ródenas. La trabajadora del Hospital Joan XXIII lamenta que situaciones que deberían ser excepcionales hayan acabado por convertirse en la norma: «Que al acabar el turno te pidan si puedes seguir porque no hay nadie para cubrirte o que te llamen en un día de libranza para ir a trabajar provoca un desgaste físico y mental enorme».
Además, la enfermera catalana advierte de uno de los problemas venideros en la profesión: «La generación baby boom está en etapa de jubilación y el reemplazo no está equilibrado». En este sentido, el sindicato sanitario Satse señala la paradoja de que «miles de jóvenes que quieren estudiar Enfermería no puedan hacerlo ante el déficit de plazas ofertadas por las universidades». Por ello, la entidad reclama a las administraciones que doten de «financiación suficiente» a los centros públicos de enseñanza superior para que aumenten el número de alumnos en el grado y la contratación de docentes.
Sería necesaria «la contratación de 100.000 enfermeras»
En su informe Situación actual y estimación de la necesidad de enfermeras en España 2024, el Ministerio de Sanidad admite la carencia de recursos humanos y precisa que sería necesaria «la contratación de 100.000 enfermeras» para alcanzar la ratio europea. Un objetivo que al ritmo actual tardaría «entre 22 y 29 años» en lograrse. Todo ello en un contexto en que una encuesta efectuada a más de 55.000 enfermeros revela que un 39,4% tiene intención de dejar la profesión en los próximos 10 años.
El Consejo General de Enfermería desgranó el pasado junio, en su Informe de ratios, la diferencia de efectivos por comunidades autónomas. Navarra, con 8,92 enfermeros por cada mil habitantes, es la única región que supera la media europea, seguida por País Vasco (8,09), Canarias (7,55) Castilla y León (7,49) y Aragón (7,4). Por su parte, Islas Baleares (6,13), Andalucía (5,56), Comunidad Valenciana (5,56), Galicia (5,16) y Murcia (4,99) son los territorios con peores cifras.
La retribución económica a los profesionales sanitarios es otro de los puntos en que España sigue a distancia de varios países de su entorno y que provoca la fuga de trabajadores al extranjero. Con un sueldo base anual en torno a 15.500 euros, los complementos y las guardias permiten a los enfermeros alcanzar un bruto que puede llegar, como máximo, a unos 50.000 euros brutos, «por debajo de la remuneración que ofrecen países como Suiza, Luxemburgo o Dinamarca, con salarios que superan los 80.000 euros y mayor reconocimiento laboral», denuncia el sindicato Infermeres de Catalunya. La entidad avisa de que la carencia de efectivos en el sistema público «tiene consecuencias directas sobre la calidad asistencial, la seguridad de los pacientes y la salud mental de las profesionales».
La ministra Mónica García tiene la intención de llevar, el próximo otoño, al Consejo de Ministros el proyecto del nuevo Estatuto marco de los profesionales sanitarios para actualizar el texto vigente, que data de 2003. Entre otros cambios, la titular de Sanidad se ha comprometido a efectuar una reclasificación profesional que «permita a las enfermeras ocupar el lugar que les corresponde en función de su formación y sus competencias». En concreto, deberían pasar del grupo funcionarial A2 al A1 para equipararse con otras profesiones con idéntica formación académica. Una larga demanda del colectivo que tiene su origen en la antigua distinción entre licenciaturas y diplomaturas previa al Plan Bolonia, que las unificó en los actuales grados universitarios. «Nos pagan por debajo de nuestro nivel de estudios», echa en cara Priego.
Pero la ministra cuenta con algunos obstáculos en su propósito de sacar adelante el actual borrador con consenso. La Confederación Española de Sindicatos Médicos y el Sindicato Médico Andaluz han convocado una segunda jornada de huelga en todo el país para el próximo 3 de octubre, tras la del 13 de junio, como medida de presión para solicitar un Estatuto marco especializado para el médico y el facultativo.
Un total de 846.583 personas, en lista de espera para operarse
Un total de 846.583 personas estaban en lista de espera para operarse a 31 de diciembre de 2024, según el último informe publicado por el Ministerio de Sanidad. El tiempo de demora para entrar al quirófano se situó en 126 días, una variación de cinco jornadas respecto al primer semestre del año. Extremadura (178 días), Andalucía (176), Cantabria (151), Cataluña (145), Aragón (144) y Melilla (137) superan ese plazo. Canarias (157 días), Navarra (154) y Andalucía (150) son las regiones con más tardanza para tener cita con un especialista.